*肾是怎样运作的?
肾是人体重要的排泄器官之一,主要负责维持体内的内环境稳定和排除废物物质。以下是肾脏的主要功能和运作过程:
1)滤过:肾脏中的基本单位是肾小球,每个肾小球由一个毛细血管团(肾小球毛细血管)和一个包围毛细血管的腔囊(肾小球囊)组成。当血液通过肾小球毛细血管时,血液中的水、溶质和废物物质(如尿素、尿酸等)被滤过到肾小球囊内形成初尿。
2)重吸收:初尿进入肾小管系统后,大部分有价值的物质(如葡萄糖、氨基酸、水、电解质等)被肾小管细胞重新吸收回血液循环,以维持体内的水平衡和电解质平衡。
3)分泌:肾小管细胞还能分泌某些物质,如药物代谢产物和其他废物,将它们排泄到尿液中。
4)浓缩:在肾小管的途径中,通过调节尿液中水分的重吸收,使得尿液的体积减少,浓度增加,从而帮助维持体内的水平衡。
5)调节血压和体液平衡:肾脏通过调节水分和溶质的排泄与重吸收,影响体液容量和血浆渗透压,从而对血压和血流动力学产生调节作用。
6)激活维生素D:肾脏参与将维生素D3转化为活性形式,以维持骨骼健康和钙磷代谢平衡。
7)分泌激素:肾脏产生和分泌一些重要的激素,如肾素、促红细胞生成素等,参与调节血压、红细胞生成和酸碱平衡等生理过程。
这些功能通过复杂而精细的肾小单位结构、肾小球滤过和肾小管重吸收等过程相互配合,协调地进行。肾脏对人体的正常功能至关重要,任何肾脏疾病或损伤都可能对整体健康产生严重影响。
肾脏疾病的症状可以因疾病类型和病情的不同而有所差异。以下是一些常见的肾脏疾病的症状:
1)蛋白尿:尿液中出现异常增加的蛋白质,可导致尿液呈现泡沫状。
2)血尿:尿液中出现血液,可能呈现红色、粉红色或棕色。
3)尿频和尿急:尿液排出频率增加,尿急感明显。
4)尿量减少:尿液排出量明显减少。
5)水肿:面部、手脚或其他身体部位出现水肿,尤其是在早晨起床时。
6)疲劳和乏力:持续感到疲劳和乏力,即使在休息后也难以缓解。
7)高血压:血压持续升高,可能伴随头痛、头晕和视觉问题。
8)腰背部疼痛:腰背部不适或疼痛,可能是肾脏的炎症或结石引起的。
9)排尿困难:尿液排出困难或疼痛,可能是尿路感染或尿路结石的症状。
10)恶心和呕吐:由于体内废物物质的积累,可能导致恶心和呕吐。
这些症状并非只与肾脏疾病有关,也可能是其他疾病或健康问题的表现。如果您出现上述症状或有其他不寻常的体征,建议尽快咨询医生进行评估和诊断。只有通过医生的专业检查和诊断,才能确定是否存在肾脏疾病,并制定适合的治疗方案。
IGA肾病
IGA肾病(又称贝格尔病)是一种肾小球肾炎,其特征是肾小球系膜区IgA沉积。IGA肾病的症状可以因个体差异而有所不同,但以下是一些常见的症状:
1)蛋白尿:IGA肾病最常见的症状之一是蛋白尿,即尿液中蛋白质的排泄量增加。蛋白尿可以是微量蛋白尿(尿液中蛋白质含量轻微增加)或大量蛋白尿(尿液中蛋白质含量显著增加)[1].
2)血尿:血尿是IGA肾病的另一个常见症状,即尿液中可见血液。血尿可能是间歇性的,也可能是持续存在的[1].
3)高血压:一些患者可能出现高血压,即血压升高。高血压可能是由于肾脏受损引起的[1].
4)水肿:IGA肾病患者可能出现水肿,主要表现为面部、手脚或腿部的水肿。水肿可能是由于肾脏无法有效排除体内多余液体引起的[1].
5)肾功能损害:在IGA肾病进展的过程中,肾功能可能逐渐受损。这可能导致尿量减少、血尿素氮和肌酐水平升高等肾功能异常[1].
需要注意的是,IGA肾病的症状可以因个体差异而有所不同,且症状的严重程度和进展速度也可能有所不同。因此,如果您怀疑自己或他人可能患有IGA肾病,建议及时就医进行专业诊断和治疗。
gA肾病,也称为IgA肾病或Bergers病,是一种慢性肾脏疾病,其特征是肾小球内沉积了大量的免疫球蛋白A(IgA)导致炎症反应和肾损伤。病情的进展可以因个体差异而有所不同,以下是一般情况下的进展模式:
1)稳定期:在IgA肾病的早期阶段,病情可能相对稳定,患者可能没有或只有轻微的症状。在此时,肾小球可能会出现轻度炎症和损伤,但肾功能通常仍然正常。
2)加重期:在疾病进展过程中,有些患者可能会经历病情加重的阶段。这可能表现为血尿、蛋白尿的加重、高血压以及逐渐下降的肾功能。此时,肾小球损伤加重,炎症反应增强,可能出现肾小球硬化和纤维化等病理变化。
3)逐渐减退的肾功能:在疾病进展的后期,一些患者可能会出现逐渐减退的肾功能,可能导致慢性肾衰竭。这可能会伴随着严重的蛋白尿、血尿、高血压以及水电解质紊乱等症状。在这个阶段,可能需要进行肾替代治疗,如透析或肾移植。
然而,需要注意的是,IgA肾病的病情进展是不确定的,不同患者之间可能存在显著的差异。一些患者可能在多年或几十年内保持相对稳定的肾功能,而另一些患者可能在较短时间内出现肾功能下降。因此,定期的医学监测和治疗非常重要,以及采取措施来管理症状、减缓疾病进展和保护肾功能。
如果您或您认识的人患有IgA肾病,请及时咨询医生以获取专业建议和个性化治疗方案。医生将根据具体情况评估病情,并制定适合的治疗计划。
*我应该如何管理IgA肾病的症状和减缓疾病进展?
管理IgA肾病的症状和减缓疾病进展需要综合的治疗和管理策略。以下是一些建议:
1)医疗监测:定期进行医疗监测非常重要,包括监测血压、肾功能、尿液检查等。这有助于及早发现病情变化,并采取相应的治疗措施。
2)药物治疗:医生可能会根据具体情况开具药物治疗方案。常用的药物包括:
3)血压控制药物:如ACE抑制剂或ARB类药物,用于控制高血压和减少蛋白尿。
4)免疫抑制剂:如糖皮质激素、细胞毒药物等,用于抑制免疫系统过度反应,减轻炎症和肾损伤。
5)抗凝剂:对于一些有血栓倾向的患者,抗凝剂可能被考虑,以减少血栓形成的风险。
注意,药物治疗需要在医生的指导下进行,剂量和用药方案应根据个体情况进行调整。
饮食管理:饮食管理可以帮助减轻负担肾脏的工作,控制相关症状。建议:
1)限制摄入高盐食物,以控制血压。
2)限制蛋白质摄入,特别是红肉和高脂肪食物。
3)保持适当的水分摄入,避免脱水。
4)避免饮酒和吸烟,因为它们可能会加重肾脏损伤。
最好咨询营养师或医生,以获得个性化的饮食建议。
控制血压:高血压是IgA肾病常见的症状之一,对肾功能的恶化有不良影响。通过采取以下措施来控制血压:
遵循医生开具的药物治疗方案。
减少钠摄入,限制盐的使用。
保持健康的体重,通过适当的锻炼和饮食控制。
减少压力,采取放松和应对压力的方法,如运动、冥想等。
避免潜在的诱因:有些因素可能会诱发或加重IgA肾病的病情,如感染、过度劳累、刺激性药物等。尽量避免这些潜在的诱因,保持良好的生活习惯和卫生习惯。
请务必与您的医生密切合作,遵循其建议并定期进行复诊。每个人的病情不同,因此个体化的治疗方案非常重要。通过积极的治疗和管理,可以减缓疾病的进展,并提高生活质量。
*如何减少压力和应对压力对IgA肾病的影响?
减少压力和有效应对压力对于管理IgA肾病非常重要。虽然压力本身可能不直接导致IgA肾病,但它可以影响免疫系统和整体健康状况,从而对疾病的进展产生负面影响。以下是一些减少压力和应对压力的方法:
1)寻找支持:与家人、朋友或支持团体保持联系,分享您的感受和困惑。有人可以提供情感上的支持,帮助您减轻压力。
2)学习放松技巧:学习和实践放松技巧,如深呼吸、渐进性肌肉松弛、冥想和瑜伽。这些技巧可以帮助您舒缓压力和焦虑,促进身心的放松。
3)建立健康的生活方式:保持规律的睡眠、均衡的饮食和适度的锻炼有助于增强身体的抵抗力和心理健康。确保您给自己足够的休息和放松时间。
4)寻求专业帮助:如果您感到过度焦虑、抑郁或无法有效应对压力,寻求专业心理咨询师或心理医生的帮助。他们可以提供指导和支持,帮助您应对压力。
5)调整生活方式:优化工作与休息的平衡,学会设置合理的目标和优先事项。避免过度劳累和过度承载,给自己合理的时间和空间来处理疾病和其他生活方面的挑战。
6)寻找喜爱的活动:参与您喜欢的活动和爱好,如阅读、绘画、听音乐、散步等。这些活动可以分散注意力,帮助您放松和享受生活。
7)注意情绪管理:学会识别和表达自己的情绪,寻找适当的方式来应对情绪波动。这可以包括与他人交流、写日记、接受心理疏导等。
计划合理的时间:合理规划您的时间,避免过度承载和时间压力。为自己创造足够的时间来完成任务,避免过度匆忙。
请记住,每个人对压力的应对方式不同,因此找到适合您的方法是关键。与医生和心理健康专家合作,定期评估和调整您的应对策
具体AGI药物治疗
目前针对IgA肾病的特定AGI(Advanced Glycation Endproducts Inhibitor,先进糖基化终产物抑制剂)药物治疗尚在研究阶段,尚无特定的AGI药物被批准用于IgA肾病的治疗。IgA肾病的标准治疗主要依赖于血压控制药物、免疫抑制剂和其他辅助治疗。以下是一些常用的药物治疗选项:
1)血压控制药物:如ACE抑制剂(如依那普利)或ARB类药物(如洛沙坦),用于控制高血压和减少蛋白尿。
2)免疫抑制剂:糖皮质激素(如泼尼松)和细胞毒药物(如环磷酰胺、甲氨蝶呤)等,用于抑制免疫系统过度反应,减轻炎症和肾损伤。
3)抗凝剂:对于一些有血栓倾向的患者,抗凝剂(如阿司匹林)可能会被考虑,以减少血栓形成的风险。
值得注意的是,糖基化终产物(AGEs)在IgA肾病的发展中可能发挥一定的作用,而AGI药物被认为可以抑制AGEs的形成和累积。然而,目前AGI药物在IgA肾病治疗中的研究还处于早期阶段,需要更多的临床试验来评估其疗效和安全性。
在治疗IGA肾病时,需要根据患者的具体情况制定个体化的治疗方案。建议您与肾病专家或肾脏疾病专科医生进行详细咨询和讨论,以确定最适合您的治疗方案。
*IGA食疗
对于IgA肾病的食疗,以下是一些建议:
1)控制蛋白质摄入:限制高蛋白饮食,特别是动物性蛋白质,因为它们可能增加肾脏的负担。相反,选择一些优质的植物性蛋白质,如豆类、豆浆、坚果和全谷物。
2)低盐饮食:减少盐的摄入量,以有助于控制血压和减少水肿。避免加工食品和罐装食品,因为它们通常富含盐分。使用香料和草药来增添食物的风味,而不是过度依赖盐。
3)控制磷摄入:限制高磷饮食,因为肾脏可能无法有效排除体内多余的磷。避免高磷食品,如磷饮料、碳酸饮料、奶酪、巧克力和磷添加剂。
4)保持适当的水分摄入:根据医生的建议,控制水分摄入量,以避免水肿和过度负担肾脏。
5)增加膳食纤维:摄入足够的膳食纤维,可以帮助维持消化系统的健康,减少便秘问题。选择新鲜水果、蔬菜、全谷物和豆类等富含纤维的食物。
6)限制咖啡因和酒精:咖啡因和酒精可能对肾脏产生负面影响,因此最好限制它们的摄入。
7)个体化饮食计划:每个人的状况和需要不同,因此在制定饮食计划时最好咨询专业的营养师或医生。他们可以根据您的具体情况提供个性化的建议。
请记住,饮食在IgA肾病的治疗中是辅助性的,并不能替代其他医生建议的治疗方法。始终与医生合作,遵循他们的建议,并进行定期的随访和评估。
*IgA肾病的治疗进展
IGA肾病是一种常见的原发性肾小球肾炎,其特征是肾小球系膜区IgA沉积。近年来,关于IGA肾病的研究取得了一些进展,主要包括病因、诊断和治疗方面的研究。
以下是IGA肾病进展的一些重要方面:
1)病因研究:IGA肾病的病因尚不完全清楚,但遗传因素、免疫异常和环境因素等被认为是其发病的重要因素。研究人员正在探索与IGA肾病相关的基因变异和免疫异常,以更好地理解其发病机制[1]。
2)诊断方法:目前,IGA肾病的诊断主要依靠肾活检。然而,肾活检是一种侵入性的检查方法,存在一定的风险和局限性。因此,研究人员正在寻找非侵入性的诊断方法,如血液和尿液中的生物标志物,以提高IGA肾病的早期诊断率和准确性[1]。
3)治疗策略:目前,IGA肾病的治疗主要是以控制病情进展和减轻症状为目标。常用的治疗方法包括血压控制、蛋白尿控制、免疫抑制剂和抗凝治疗等。然而,这些治疗方法的疗效有限,且存在一定的副作用。因此,研究人员正在寻找新的治疗策略,如靶向免疫治疗、干细胞治疗和基因治疗等,以改善IGA肾病的治疗效果[1]。
总的来说,IGA肾病的研究进展主要集中在病因、诊断和治疗方面。通过深入研究IGA肾病的发病机制和寻找新的诊断和治疗方法,有望为患者提供更准确和有效的医疗服务。
关于IgAN的治疗,对于缓慢进展性IgAN患者,治疗方式仍以优化支持性治疗作为基础。其他正在兴起两种全新的支持疗法:ETA拮抗剂在保证安全性的前提下疗效超出预期,且耐受性较好,应用前景广阔,III期临床研究正在启动中。SLGT-2抑制剂带来显著心肾获益,但未来仍须在专门的IgAN人群中进一步验证。免疫抑制剂对于IgAN的治疗价值仍具有争议:尽管糖皮质激素对降低蛋白尿有显著影响,但未延缓ESRD的进展,且不良事件相对常见。IgAN的各类靶向治疗的研究在近年蓬勃兴起:包括作用于IgAN的四重打击起始机制的B细胞因子靶向治疗,与IgAN发生、发展息息相关的补体靶向治疗,作用于回肠黏膜的靶向激素治疗等。这些新兴治疗方法,无疑为广大IgAN带来了更多的治疗选择,IgAN的治疗也有望在未来逐步迈入无激素、无免疫抑制的靶向治疗的新时代。这必将为IgAN患者提供更具针对性的治疗方案,切实改善患者预后。
现代医学中的标准治疗方法用于控制血压和减少蛋白尿的包括以下几种:
1)血压控制药物:常用的血压控制药物包括血管紧张素转换酶抑制剂(ACEI)和血管紧张素受体拮抗剂(ARB)、钙通道阻滞剂、利尿剂等。这些药物有助于降低血压,减少肾小球的压力,从而减少蛋白尿。
2)免疫抑制治疗:对于IgA肾病患者,免疫抑制治疗可能有助于减少免疫反应和炎症,从而减轻肾脏损伤和蛋白尿。典型的免疫抑制剂包括糖皮质激素(如泼尼松)、环磷酰胺、甲氨蝶呤等。
3)药物治疗辅助血压控制:如果血压仍然难以控制,医生可能会考虑使用其他药物来辅助血压控制,如贝他类药物、利尿剂、酮喹类药物等。
4)营养支持:适当的营养支持有助于维持肾脏的功能和整体健康。医生可能会建议合理的蛋白质摄入量和钠摄入量,并推荐适当的饮食方案。
5)肾脏保护治疗:通过控制高血压、糖尿病等基础病因,减少对肾脏的进一步损伤,从而保护肾脏功能。此外,定期进行肾功能监测和评估,以及积极治疗其他并发症也是重要的。
请注意,具体的治疗方案应由医生根据患者的具体情况和病情来确定。因此,如果您或您认识的人患有IgA肾病,请咨询专业的医生以获取准确的诊断和个性化的治疗建议。
可植入人工肾脏,又有什么研究进展?
大家都在期盼,真正便携的人工肾脏的出现,能像自身的肾脏一样滤过、重吸收、调节水盐代谢、完成内分泌等复杂工作。
在肾脏替代治疗方面,可穿戴或可植入透析设备(人工肾),是一些研究机构努力的方向!
最新的消息称:植入人工肾方面取得了进展!
消息来源于:加州大学旧金山分校(UCSF)研究团队。
加州大学旧金山分校
该团队长期致力于开发可植入生物人工肾,称为:Kidney项目。
目标:创造一个小型的、手术植入的、能够独立工作的生物人工肾来治疗肾衰竭。最终让透析病人告别透析机和肾移植等待。
近期研究成果又有了突破性的进展:首次展示了可植入人造肾脏的功能性原型,并因此获得该领域的奖项,得到了Kidney组织6.5万美金的资助。
这一步预示着产品从理想变为现实,实现了工程学的兑现!
可植入人造肾脏
以往研究成果:
过去几年,已成功地测试了血液过滤器和生物反应器功能。
血液过滤器:可以清除血液中的废物和毒素(解决毒素排出问题)。
生物反应器:模拟肾脏的其他功能,如:维持血液中电解质的平衡。
该人工肾的一些亮点:
1.将血液过滤和生物反应这两个功能单位结合在了一起,合成一个缩小版的人工肾脏,并在临床前期试验中进一步评估了其性能。
2.不需要泵或外部电源,靠动静脉之间的血压差作为驱动力。
3.无需血液稀释,说明在抗半透膜堵塞方面有进步。无需免疫调节药物,说明在生物相容性问题上解决得比较好。
4.通过三条管路与患者相连,一条管路与髂动脉血管相接获得需要过滤的血液,血液经生物人工肾滤过后,通过另外两条管路与静脉和膀胱相接,实现静脉回输和尿液累积排泄。这个跟移植肾的安置位置一样,不需要进行滤过液的体外装置收集,可以尽量做到生理。
项目进度:Kidney项目组正在对血液滤器进行更加全面的临床前期测试,已经成功将血液滤器小规模组件植入大型动物长达1月,动物反应效果好无严重并发症。
而大型动物体内植入血液滤器全部临床组件的功能和安全性正在研究当中。
此外,生物反应器的临床前期测试才刚刚开始,团队正致力于寻找延长生物反应器中肾小管细胞寿命和最小化甚至消除血栓形成(血液凝固)的方法。
待这些试验成功完成并获得FDA批准后,生物人工肾将投入临床使用。
该方案的一些缺陷分析:
1.跟血管连接的管路口是否出现血管内皮细胞侵入、增生,造成狭窄、闭塞。
2.滤器表面可能会因长期纤维蛋白、血小板、血栓生产覆盖造成功能失效。
3.排除的滤过液的量不明,太多会造成频繁的上厕所,体液丢失。
4.酸碱平衡及电解质、水的平衡自我调节可能很难。
5.无法替代肾脏的内分泌功能。
6.可能因为尿路逆行造成反复、严重的感染。
总结:
如果该方案真正能够实现比较好的效果,实现一些肾脏功能的替代,但是不可能完全替代正常肾脏全部功能。且许多问题仍需要得到解决。但毕竟是在肾脏替代研究方面取得了进步,即使最终不能替代透析、肾移植治疗,但是在技术储备方面有着非凡的意义。
感谢科学家的不断努力,期待未来!
*透折是一个偉大的发明
肾脏的功能是过滤血液,去掉废弃物质。如果人体肾功能衰竭,废物在体内累积,最终就会毒害人体。
肾的解剖图
肾脏的功能
人工透析机,是用人工方法模仿人体肾小球的过滤作用,在体外循环的情况下,去除人体血液内过剩的含氮化合物,新陈代谢产物或逾量药物等,调节水和电解质平衡,以使血液净化的一种高技术医疗仪器。
这种方法又称人工肾,也叫血液透析法或洗肾,是一种较安全、易行、应用广泛的血液净化方法之一。
1943年,才华出众的荷兰医生威廉・科尔夫(1911-2009)在第二次世界大战的战火中,发明了第一台用于人类的肾透析机。
肾透析的问世,给肾病患者带来福音。全世界至少有50万人依赖血液透析法维持生命。
2.“我制造医学仪器的目的就是要阻止人们的死亡”
1911年2月14日,威廉・科尔夫出生在荷兰莱顿,1938年获莱顿大学医学博士学位,1946年获格罗宁根大学哲学博士学位。
他的父亲是一名医生,经营着一家肺结核病人疗养院,从小他就深深地受到这些病人的痛苦的感染。
但他小时候的志向是成为一名动物园管理者,而非医生。但他的父亲指出,荷兰只有三个动物园,机会有限,最终他放弃了管理动物园的梦想,进入荷兰莱顿大学医学院学习。
他说:“当我很小的时候,我并不想成为一名医生,因为我不想看着人们死去。后来,我制造医学仪器的目的就是要阻止人们的死亡。”
3.第一台简易血透仪
1938年,作为荷兰格罗宁根大学的一名年轻医生,科尔夫曾眼睁睁看着一位22岁的年轻人一点一点死于肾功能衰竭,令人极度恐惧的死亡就缘于短暂的肾衰竭。
他开始陷入沉思,如果能找到一种方法可以清除掉患者血液中积聚的有毒废物,就可以维持他们的生命,直到肾功能恢复正常。
二战期间,他潜心研究,在一所乡村医院里,利用一辆旧福特汽车的冷却装置,和一架二次世界大战期间被击落的德国飞机金属碎片,研制出第一台简易血透仪。
在第一个实验中,科尔夫向肠衣中充满血液,除净空气,添加了被称为尿素的肾脏排泄物,并开始在盐水槽里激动地摇晃起这个新发明的装置。
肠衣是半透的,像尿素这样的小分子可以穿过细胞膜,而较大的血液分子可能无法通过。
5分钟过去了,所有的尿素都进入盐水中了。做一个人工肾的想法就这么诞生了。
但很快,研究工作就转入了地下。
4.坚持研究人工肾
1940年5月,德国入侵荷兰。
一个月后,科尔夫的导师、格罗宁根的犹太医院院长自杀身亡,并任命了一名纳粹分子来接替他。
由于不想和这名男子一起工作,科尔夫在Kampen镇的一家小医院申请了一份工作,在战争的剩余时间一直呆在那里。
他建立了欧洲第一个血库,救助了从纳粹集中营被他藏匿到医院的800多人,并继续坚持人工肾的研究。
5.对透析机的改良
上世纪四十年代早期,科尔夫医生开始在病人身上进行试验。
病人的血液是从手腕动脉进入半透膜肠衣,通过转动的木制鼓桶推动血液体外循环,消除杂质。然后让经渗透后“干净”安全的血液输送回病人体内。
但是结果并不理想,最初使用该设备的15位患者均死亡。
科尔夫博士并没有因此而气馁,为了将血液安全地回输到患者体内,他仿制了福特汽车发动机水泵装置设计。后来,又利用桔子汁罐和洗衣机来完善其设备,并对透析机进行了一系列细微改良,包括优化血液稀释剂的应用以防止血液凝固等。
1943年,科尔夫用一个木条制成旋转的鼓桶,缠绕了30~40米醋酸纤维素膜,放到一个透析液缸里。
患者的血液是从手腕动脉进入半透膜肠衣,通过转动的鼓推动血液体外循环,置于盐水浴中搅拌。
由于肠衣是半渗透的,尿素等废物被排出,大分子蛋白被保留。然后将经渗透后“干净” 的血液输送回患者体内,就这样“人类第一台透析机”诞生了。
人类第一台透析机
6.救不救她?
突然发生在1945年8月战争结束一个月后,当时科尔夫被要求治疗Maria Schafstad,她是一名65岁的妇女,已被囚禁,曾为纳粹合作者,但由于肾功能衰竭而处于昏迷状态。
尽管他意识到他的许多同胞“想拧她的脖子”,他还是接受了希波克拉底医生的职责。
经过几个小时的治疗,他回忆道,“她慢慢睁开眼睛说,‘我要和我丈夫离婚’。”她做到了,并且又活了六年,直到死于与她的肾脏问题无关的原因。
“现在已经证明人工肾脏可以拯救生命,”他伤心地总结道。“但它并没有被证明对社会有任何真正的用处。”
7.现代透析机出现
1947年,科尔夫邮寄了一个人工肾到纽约市的西奈山医院,并开始与同样对人造器官感兴趣的美国内科医生交谈。最终,机器经过改进后,被无法恢复的肾衰竭患者普遍使用了。
现代透析设备
成功发明透析机之后,科尔夫继续改善这种医疗器械,他的人工肾,后来逐渐发展成为现代透析机,为肾衰竭患者清洁血液,挽救了千百万人的生命,使得这一器械成为目前临床上最流行,同时也最受医生和患者欢迎的装置。
现在,数以万计的人都在进行血液透析,成为肾移植的过渡性治疗。全世界都在使用着他的伟大发明成果。他为人类做出了不可磨灭的贡献。
腎功能指數是什麼?4大指數幫您了解腎功能
所謂「腎功能指數」就包括了尿素氮、肌酸酐、蛋白尿指數、腎絲球過濾率,這4大指數可說是腎臟健康好壞的判別指標,每項都息息相關:
尿素氮
尿素氮(BUN)是蛋白質代謝的產物,正常值為7~20mg/dl,但若超標也不代表有腎臟病;蛋白質攝取過多、使用類固醇藥物也可能導致數值不穩,因此通常需和其他腎功能指數綜合判斷。
肌酸酐
當肌肉組織因磨損而分解出代謝物,就生成所謂的肌酸酐(Creatinine),在健檢報告大多以(Cr)呈現。肌酸酐正常值通常介於0.6~1.2之間,而男性則約落在1.4mg/dl,危險值比女性更高。
但肌酸酐常因肌肉量而有所差異,比如老年人的肌酸酐代謝量與健身者相比之下,老年人的肌酸酐值就明顯偏低。此外,在腎病早期,肌酸酐的上升幅度也不明顯,因此單以肌酸酐為指標判定腎臟病的情況並不多見。
蛋白尿指數
健康者血液中的蛋白質多數會先經腎臟過濾後再吸收,僅有少量殘餘蛋白會透過尿液排出。如果尿液中含有過多蛋白,也就是俗稱的「蛋白尿」,極可能表示腎臟發生問題,導致大部分蛋白質無法被吸收而直接排出。若想確認蛋白尿情況,一般篩檢通常會利用尿液試紙檢測,正常值是陰性,若要進一步確認會用尿液生化分析,尿蛋白質正常值應<150mg/g。
腎絲球過濾率
代表腎臟製造尿液功能單位的腎元(Nephron),則是由腎絲球和腎小管組合而成。血液先經由腎絲球初步過濾後,再進入腎小管執行再吸收與分泌作用,最後在集尿管形成尿液。而用於判別腎臟在單位時間內清除血漿某些物質能力的腎絲球過濾率(GFR),則標示為每1.73平方公尺的腎絲球/每分鐘過濾量,以 ml/min/1.73m2的單位形式呈現。
一般健康年輕人的腎絲球過濾率正常值約落在110~120間,並多由血中肌酸酐來估算腎絲球過濾率(eGFR)。由於慢性腎臟病的演變主要依腎絲球過濾率而定,而肌酸酐可幫助估算(點此計算腎絲球過濾率)的情況下,肌酸酐比起尿蛋白與尿素氮也被視為有更高的參考價值。
慢性腎臟病可分五期
慢性腎臟病依數值分期如下:
- 第1期:eGFR≧90
- 第2期:60~89
- 第3期:3a為45~59、3b為30~44
- 第4期:15~29
- 第5期:<15

其實有不少慢性腎臟病患者初期無明顯症狀,直到進入第五期,腎臟功能已嚴重受損而導致本應藉尿液排出的代謝物滯留體內。若能於此時與醫師好好配合,執行嚴格的飲食與水份控制,依然有可能延緩進入洗腎,但一旦產生噁心、嘔吐、呼吸困難、心衰竭、肺水腫等症狀,也就是所謂的「尿毒症」,此時就必須洗腎了。 (延伸閱讀:腹膜透析是什麼?腎病患者在家也可以洗腎)
什麼是癌症指數
癌症指數,又稱腫瘤指數,是指人體血液中的某類蛋白質,當其濃度上升時,經常與特定癌症相關,這時便可以利用其抽血數值的高低變化,來預測特定癌症的發生與進展。然而,癌症指數在癌症預測上是有其極限的,當人體器官受到其他良性狀況影響時,也可能造成癌症指數的異常上升;相反的,當癌症指數顯示正常時,也不代表人體一定沒有癌症。
癌症指數於健檢的應用
癌症指數的種類繁多,在健檢應用上,主要有鱗狀上皮癌關聯抗原(SCC-Ag)、愛氏頓病毒抗體(EB-VCA IgA)、肺癌腫瘤標記(NSE、Cyfra21-1)、癌胚胎抗原(CEA)、四種癌抗原(CA72-4、CA199、CA125、CA15-3)、胎兒蛋白(AFP)、攝護腺特異抗原(PSA)及人類絨毛膜性腺激素(B-HCG)等12種。
下面內容會將各項癌症指數依照人體器官做系統分類,並介紹其正常數值範圍、癌症篩檢目標與癌症偵測能力(敏感度),最後會在各系統分類的結尾處,給予針對該系統的綜合健檢建議。因為健檢的目的著重於癌症的早期發現,所以在癌症偵測能力的項目裡,會再特別強調該癌症指數對於早期癌(可開刀處理的癌症)的偵測能力。
一、 頭頸部癌症
鱗狀上皮癌關聯抗原SCC-Ag
➢ 正常數值:<1.5 u/ml
➢ 癌症篩檢:頭頸癌、食道癌、子宮頸癌、肺部鱗狀上皮癌
➢ 癌症偵測能力:50% (早期癌:20%)
愛氏頓病毒抗體EB-VCA IgA
➢ 正常數值:陰性
➢ 癌症篩檢:鼻咽癌
➢ 癌症偵測能力:80% (早期癌:70%)
綜合建議:鼻咽癌好發於台灣,且鼻咽位處頭頸部深處不易評估,需要使用特殊探查器具,EB-VCA IgA算是很好的鼻咽癌篩檢工具,其對於早期鼻咽癌也有很不錯的偵測能力。
二、 肺部癌症
肺癌腫瘤標記NSE
➢ 正常數值:<12.5 ng/ml
➢ 癌症篩檢:小細胞肺癌
➢ 癌症偵測能力:70% (局限型:55%)
肺癌腫瘤標記Cyfra21-1
➢ 正常數值:<2.1 ng/ml
➢ 癌症篩檢:非小細胞肺癌
➢ 癌症偵測能力:60% (早期癌:5%)
綜合建議:肺癌篩檢,我們一律只建議做低劑量肺部電腦斷層(LDCT),該檢查沒有掃描死角,具100%病灶偵測能力,即使是癌前病灶也能清楚顯示。癌症指數在肺癌篩檢上沒有明確角色。
三、 肝膽腸胃癌症
癌胚胎抗原CEA
➢ 正常數值:<5 ng/ml
➢ 癌症篩檢:大腸癌、胃癌、肺腺癌
➢ 癌症偵測能力:50% (早期癌:25%)
癌抗原CA72-4
➢ 正常數值:<6.9 u/ml
➢ 癌症篩檢:胃癌
➢ 癌症偵測能力:30% (早期癌:15%)
胎兒蛋白AFP
➢ 正常數值:<8.8 ng/ml
➢ 癌症篩檢:肝癌
➢ 癌症偵測能力:60% (早期癌:50%)
癌抗原CA199
➢ 正常數值:<37 u/ml
➢ 癌症篩檢:胰臟癌、膽道癌
➢ 癌症偵測能力:80% (早期癌:30%)
綜合建議:CEA、AFP、CA199這三項癌症指數,臨床應用廣泛,可以當作是大腸癌、肝癌、胰臟癌的第一道篩檢防線,但絕不能單純以此作為有無癌症的判斷依據。胃癌/大腸癌篩檢,建議安排糞便潛血檢查,並且每三年規則安排胃鏡/大腸鏡檢查;肝癌/胰臟癌篩檢,建議搭配年度腹部超音波檢查,再視個別需求安排腹部磁振造影檢查。
四、 男女性特殊癌症
攝護腺特異抗原PSA (男)
➢ 正常數值:<4 ng/ml
➢ 癌症篩檢:攝護腺癌
➢ 癌症偵測能力:20% (低分期:10%;高分期:50%)
人類絨毛膜性腺激素B-HCG (男)
➢ 正常數值:<5 u/ml
➢ 癌症篩檢:睪丸癌
➢ 癌症偵測能力:40% (早期癌:30%)
癌抗原CA125 (女)
➢ 正常數值:<35 u/ml
➢ 癌症篩檢:卵巢癌
➢ 癌症偵測能力:80% (早期癌:50%)
癌抗原CA15-3 (女)
➢ 正常數值:<31 u/ml
➢ 癌症篩檢:乳癌
➢ 癌症偵測能力:30% (早期癌:15%)
綜合建議:PSA對於攝護腺癌的偵測能力實在是超乎想像的低,只有20%,但我們還是建議要使用PSA做為攝護腺癌的篩檢項目,未來會再利用專文做解釋;CA125對於卵巢癌有不錯的偵測能力,建議搭配年度婦科超音波檢查;乳癌篩檢,請依照建議年齡,安排乳房超音波檢查與乳房攝影檢查,癌症指數在乳癌篩檢上沒有明確角色。
總結
癌症指數,對於癌症篩檢來說,就像是一張網格很大的漁網,只有夠大夠明顯的癌症才能被捕撈到,因為其價格相對便宜,採檢方式也很容易,所以推薦當作健檢癌症篩檢的第一線檢查。

但是,如果想要利用癌症指數去偵測任何癌前病變,基本上是不可能的事情,所以我們需要在後續安排更詳細的影像檢查(超音波檢查、腸胃內視鏡、電腦斷層檢查、磁振造影檢查),以維護健康。
前列腺作用和病变
前列腺是男性体内的一个重要器官,它位于膀胱的前方,类似于一个“卫兵”,具有多种功能。然而,前列腺也容易发生一些病变,包括前列腺增生和前列腺癌。
前列腺的作用:
1)分泌前列腺液:前列腺液是精液的主要成分之一,它能够提供营养和保护精子,帮助精子在生殖道中存活和游动。
2)维持男性生理功能:前列腺液中的酶能够促进精子的活动和受精能力,同时也参与了射精过程的调节。
3)控制尿液排泄:前列腺位于尿道周围,它的肌肉能够帮助控制尿液的排泄,维持正常的排尿功能。
前列腺病变:
1)前列腺增生:前列腺增生是一种常见的疾病,随着年龄的增长,前列腺组织会逐渐增生,导致前列腺体积增大。这可能会引起尿频、尿急、尿失禁、夜尿增多等尿路症状。前列腺增生的具体病因尚不清楚,但与年龄和雄激素的刺激有关。
2)前列腺癌:前列腺癌是男性最常见的恶性肿瘤之一。它通常生长缓慢,早期可能没有明显症状。随着病情的进展,可能出现尿频、尿急、尿痛、排尿困难、血尿等症状[1]。前列腺癌的具体病因尚不清楚,但与年龄、家族史和遗传因素有关。
如果出现前列腺病变的症状,建议及时就医进行诊断和治疗。医生可能会进行直肠指诊、尿常规检查、前列腺特异性抗原(PSA)检测、B超检查等来评估前列腺的病变情况[3]。
治疗前列腺病变的方法包括生活方式调整、药物治疗和手术治疗。对于轻度增生的患者,可以通过改变生活习惯、避免刺激性食物和饮品、适当锻炼等来缓解症状[3]。对于中重度病变或症状明显影响生活质量的患者,可能需要药物治疗或手术治疗来减轻症状或根治疾病[3]。
前列腺癌的手术治疗方法主要包括以下几种常见的方法:
1)前列腺全切除术(Radical Prostatectomy):这是一种常见的手术治疗方法,通过切除整个前列腺以及周围组织,包括附睾和部分尿道。这种手术可以通过开放手术(传统切口)或腹腔镜手术(微创手术)进行。前列腺全切除术可以治疗早期和局部晚期的前列腺癌。
2)前列腺次全切除术(Partial Prostatectomy):这种手术方法是切除前列腺的一部分,而不是整个前列腺。它适用于早期前列腺癌患者,当癌症仅局限于前列腺的一部分时,可以保留尽可能多的正常前列腺组织。
3)腹腔镜辅助下的前列腺切除术(Laparoscopic-assisted Prostatectomy):这是一种微创手术方法,通过腹腔镜技术辅助进行前列腺切除。相比传统的开放手术,腹腔镜手术具有更小的切口和更快的康复时间。
机器人辅助下的前列腺切除术(Robot-assisted Prostatectomy):这是一种高级的微创手术方法,通过机器人手臂进行前列腺切除。机器人手术具有更精确的操作和更小的创伤,可以提供更好的手术结果。
内镜下的前列腺切除术(Transurethral Resection of the Prostate, TURP):这种手术方法适用于前列腺癌的早期或非侵袭性的情况。它通过尿道插入内镜,切除前列腺内部的异常组织。
需要注意的是,选择哪种手术方法取决于患者的具体情况,包括前列腺癌的分级和分期、患者的年龄、健康状况以及个人偏好等因素。在决定手术治疗方法之前,患者应与医生进行详细的讨论和评估。
甲状腺作用和病变
甲状腺是人体内一个重要的内分泌腺体,它位于颈部前方,负责产生和释放甲状腺激素,对人体的新陈代谢、生长发育、体温调节等起着重要的作用。然而,甲状腺也容易发生一些疾病和病变。
以下是甲状腺的作用和常见病变的一些重要信息:
甲状腺的作用:
1)产生甲状腺激素:甲状腺主要产生甲状腺激素,包括三碘甲状腺原氨酸(T3)和四碘甲状腺原氨酸(T4)。这些激素对人体的新陈代谢、能量消耗、心血管功能、神经系统发育等起着重要的调节作用。
2)调节体温:甲状腺激素可以影响体温调节中枢,调节体温的平衡。
3)影响生长发育:甲状腺激素对儿童的生长发育至关重要,它们对骨骼和神经系统的发育起着重要作用。
甲状腺的常见病变:
1)甲状腺功能减退症(甲状腺机能低下):甲状腺功能减退症是由于甲状腺激素分泌不足引起的一种疾病。常见症状包括疲劳、体重增加、便秘、皮肤干燥等[1]。
2)甲状腺肿:甲状腺肿是指甲状腺组织的异常增生或肿块形成。它可以是良性的,也可以是恶性的。常见症状包括颈部肿块、呼吸困难、吞咽困难等[2]。
甲状腺功能亢进症:甲状腺功能亢进症是由于甲状腺激素过多引起的一种疾病。常见症状包括心悸、体重减轻、多汗、焦虑等[3]。
甲状腺疾病的治疗方法包括药物治疗、手术治疗和放射治疗等,具体的治疗方案需要根据病情和医生的建议来确定。
甲状腺肿瘤的治疗方法根据肿瘤的类型、大小、分期以及患者的整体健康状况而定。常见的治疗方法包括手术、放射治疗和药物治疗。以下是一些常用的甲状腺肿瘤治疗方法:
1)手术治疗:
甲状腺部分切除术或全切除术:根据肿瘤的性质和大小,可以选择切除部分或全部甲状腺组织[1]。
淋巴结清扫术:如果肿瘤已经扩散到颈部淋巴结,可能需要进行淋巴结清扫术,以去除受影响的淋巴结[2]。
2)放射治疗:
放射性碘治疗:对于甲状腺癌,放射性碘治疗是一种常见的治疗方法。患者口服放射性碘,碘会被甲状腺组织吸收,从而杀死癌细胞[1]。
外科放射治疗:使用外部放射线照射甲状腺区域,以杀死癌细胞或减小肿瘤的大小[1]。
3)药物治疗:
甲状腺激素替代治疗:如果患者接受了甲状腺全切除术,需要终身服用甲状腺激素替代药物,以维持正常的甲状腺功能[2]。
靶向治疗药物:针对特定的分子靶点,使用药物来抑制肿瘤生长和扩散[2]。
需要注意的是,具体的治疗方案应由医生根据患者的具体情况进行制定。患者应与医生充分沟通,了解治疗的利弊以及可能的副作用。
用于诊断甲状腺癌的检查和程序包括:
- 体格检查。医务人员会检查您的颈部,以触诊您的甲状腺有无肿块(结节)之类的变化。医务人员也可能会询问您的风险因素,例如以前接触的辐射和甲状腺癌家族病史。
- 甲状腺功能血液检测。医护团队可通过检查测量您血液中促甲状腺素(TSH)和甲状腺所分泌激素的水平,从而了解您的甲状腺健康情况。
超声波成像。超声波检查使用高频声波生成身体结构的图像。将超声换能器放置在您的下颈部,以生成甲状腺的图像。
甲状腺结节在超声波图像上呈现的样子可以帮助医务人员确定其是否可能是癌症。甲状腺结节等体征更容易发生癌变,包括结节内的钙沉积(微钙化灶)以及结节周围的不规则边界。如果结节发生癌变的可能性较高,则需要进行其他检查,以确认诊断并确定甲状腺癌的具体类型。
医务人员还可能利用超声波生成颈部淋巴结的图像(淋巴结定位),以寻找癌症体征。
采集甲状腺组织样本。在细针抽吸活检过程中,医务人员将一根细长针经皮肤刺入甲状腺结节中。通常借助超声波成像精确引导穿刺针。医务人员利用穿刺针从甲状腺移取部分细胞。此样本将送至实验室进行分析。
在实验室里,专门分析血液和人体组织的医生(病理科医生)将在显微镜下检查组织样本,并确定有无癌症迹象。结果并非总是清晰。某些类型的甲状腺癌,尤其是滤泡状甲状腺癌和嗜酸细胞甲状腺癌,更容易出现不确定的结果(不定性甲状腺结节)。医务人员可能会建议您再进行一次活检手术,或者通过手术切除甲状腺结节以进行检测。用来寻找基因变化的细胞专项检测(分子标记物检测)也可能有所帮助。
使用放射性示踪剂的影像学检查。放射性碘扫描使用一种放射性形式的碘和一个特殊照相机检测您体内的甲状腺癌细胞。这种检查通常在术后进行,用于寻找可能残留的任何癌细胞。这项检查对乳头状和滤泡状甲状腺癌最有帮助。
健康的甲状腺细胞会吸收并利用来自血液的碘。某些类型的甲状腺癌细胞也会这样做。当静脉注射或口服放射性碘之后,体内的所有甲状腺癌细胞都会吸收放射性碘。吸收放射性碘的所有细胞都会显示在放射性碘扫描图像上。
- 其他影像学检查。可能要对您进行一项或多项影像学检查,以帮助医务人员确定癌症是否已经扩散到甲状腺以外的部位。影像学检查可能包括超声波、CT 和 MRI。
- 基因检测。有些甲状腺髓样癌是由父母遗传给孩子的基因所致。如果您被诊断为甲状腺髓样癌,医务人员可能会建议您向遗传咨询师咨询或者考虑接受基因检测。知道您有遗传基因可以帮助您了解您患其他类型癌症的风险,以及您的遗传基因对您的孩子可能意味着什么。
甲状腺癌分期
医护团队通过检查及医疗程序提供的信息判断癌症的扩散程度及其分期。癌症分期可让医护团队了解预后情况,且有助于选择最适合您的治疗方案。
癌症分为 1 至 4 期。较低的数值通常意味着癌症更有可能对治疗产生反应,通常液意味着癌症只限于甲状腺。较高的数值意味着病情更为严重;癌症可能已经超出甲状腺范围,扩散至身体其他部位。
不同类型的甲状腺癌分期各不相同。比如,甲状腺髓样癌与甲状腺未分化癌有各自不同的分期方法。分化型甲状腺癌类型(包括乳头状甲状腺癌、滤泡状甲状腺癌和分化不完全的甲状腺嗜酸性细胞癌)采用相同的分期方法。对于分化型甲状腺癌,分期可能因年龄而异。
常见的靶向治疗药物副作用包括:
1)皮肤反应:靶向治疗药物可能引起皮疹、瘙痒、干燥、脱屑等皮肤反应。这些反应通常在治疗开始后的1-2周出现,最严重时在第3-4周。皮疹的发生率超过50% [2]。
2)胃肠道反应:常见的胃肠道反应包括恶心、呕吐、腹泻、腹痛、食欲减退等。这些反应可能在治疗开始后的数天内出现,并可能持续数周。腹泻是最常见的胃肠道反应之一 [3]。
3)疲劳:靶向治疗药物可能导致疲劳感,患者可能感到无力、乏力、精力不足等。
4)血液系统反应:某些靶向治疗药物可能对造血系统产生影响,导致贫血、血小板减少、白细胞减少等。
5)高血压:一些靶向治疗药物可能导致血压升高,患者可能需要监测血压并采取相应的措施进行管理。
6)肝脏损伤:某些靶向治疗药物可能对肝脏产生不良影响,导致肝功能异常、肝酶升高等。
7)心脏毒性:部分靶向治疗药物可能对心脏产生毒性作用,导致心律失常、心力衰竭等。
其他:靶向治疗药物还可能引起其他不良反应,如肺部毒性、肾脏损伤、神经系统反应等。
需要注意的是,不同的靶向治疗药物具有不同的副作用谱,具体的副作用可能因药物种类、剂量和个体差异而有所不同。在接受靶向治疗时,患者应密切关注自身的身体反应,并及时向医生报告任何不适症状。
老化与癌症主因活性氧
活性氧(reactive oxygen species,ROS)被认为是老化和癌症的主要原因之一。活性氧是指一类高度活跃的氧化性分子,包括超氧阴离子(superoxide anion)、过氧化氢(hydrogen peroxide)、羟基自由基(hydroxyl radical)等。这些活性氧分子在正常的生理过程中会产生,但当它们的生成超过细胞的清除能力时,就会导致氧化应激,损伤细胞的DNA、蛋白质和脂质,从而引发老化和癌症的发生。
活性氧与老化的关系:
活性氧的过度生成会导致细胞的氧化应激,损伤细胞的DNA、蛋白质和脂质,加速细胞老化过程[1]。
活性氧会引发细胞内的炎症反应,激活炎症相关的信号通路,进而促进细胞老化[1]。
活性氧还可以影响细胞的能量代谢,干扰线粒体的功能,导致细胞能量供应不足,加速细胞老化[1]。
活性氧与癌症的关系:
活性氧的过度生成会导致细胞的DNA损伤,增加癌症的发生风险[1]。
活性氧可以促进肿瘤细胞的增殖、侵袭和转移,从而促进癌症的发展[2]。
活性氧还可以抑制肿瘤抑制基因的表达,减弱细胞的抗肿瘤能力[2]。
综上所述,活性氧的过度生成与清除能力的失衡是老化和癌症发生的重要原因之一。为了减少活性氧对身体的损伤,我们可以通过以下方式来降低活性氧的生成:
饮食健康:摄入富含抗氧化剂的食物,如水果、蔬菜、坚果等,可以帮助中和活性氧[2]。
锻炼身体:适度的运动可以提高身体的抗氧化能力,减少活性氧的生成[2]。
控制环境因素:避免长时间暴露在污染物、辐射等有害物质中,减少活性氧的生成[2]。
活性氧 为何成万病之源
——读日本脑科博士山嶋哲盛《百年贤脑 · 健康法》
没有氧气 为何无法生存
山嶋描述,人体需要氧气,主因是要它来产生能源,就像电子机器需要电力能源,才能运转起来。人体也是一样,一切生命机能的活动,包括血液的运转、心脏的跳动、器官的工作和手脚的活动,都需要能源,否则,身体一切机能就无法运转。
铁生锈的现象最为常见,氧化的同时,放出热能,这就是最简单的氧气产生能源的现象。日本到了冬季,会出售铁粉制成的发热贴,让人贴于衣物,铁粉与空气的氧气接触,就会发生氧化现象,迅速产生热量,以此取暖。人们早就知道,没有氧气,就点不着火,有了氧气,加上燃料,就能燃烧起来,而扑灭火,除了水,就是隔断空气中的氧气,所以,氧气是产生能源的必要因素。人体虽然不能这样燃烧自己身体的脂肪,而是通过更加复杂精妙的化学过程来达到目的,但是氧气起到的作用是一样的。
消耗大量的氧气能让大脑获得能源,不会停止工作,但是这样一来,产生的活性氧,如果超过一个极限,就会迅速老化和伤害细胞。
活性氧:引发癌症和各种炎症的黑手
山嶋说,人体吸入氧气才能活命,但是氧气是个一边让人活命,一边却能让身体细胞生锈败亡的黑白脸。也就是说,在吸入氧气的同时,就会在消耗氧气产生能源的过程中,产生活性氧,随时准备攻击人体细胞,夺取细胞的命,只要细胞膜不健康,就很容易被攻破,所以,活性氧是一股时时存在的、攻击细胞防线、能要细胞命或者变异细胞的可怕力量。
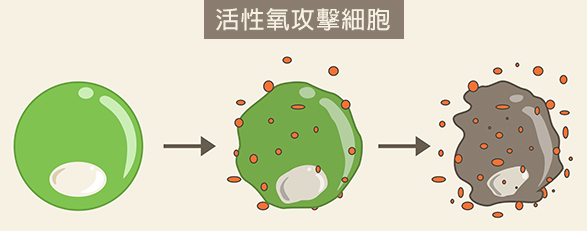
我们的大脑其实是个奇妙无比的器官,它的重量只有人体的2%,可是消耗氧气的量,却是人体的20%,这就意味着,大脑在大量消耗氧气的同时,就会产生多得惊人的活性氧。
活性氧,如同它的名字,是不稳定的氧,随时准备着夺取其它细胞的电子,让自己变得稳定下来,这样一来,正常细胞就会被不断攻击,直至受到伤害。包括大脑在内的各种器官、血液、肌肤的细胞就容易受伤,引发内外各种炎症和癌症,包括过敏性的花粉症和皮炎。
大脑如果没有惊人的机能,来抵抗因此产生的大量活性氧,我们的大脑,就会变得非常危险。只要看到过被氧化后的氧化铁,那随时就会粉碎断裂的样子,就不难想像,大脑如果没有消解活性氧的能力,就容易让细胞衰败,产生障碍,最后死亡或者癌变。因此,原本我们的大脑,就是被设计好的迷一样的完美无比、非常神奇的器官。
如果人懂得维持营养的平衡,让大脑处理活性氧不要超过极限,人体完全知道如何保护自己。我们人需要做的,就是保护自己的细胞,不要受到太大的压力,维持正常的生命机能。
然而我们今天的生活,处处都能让人产生活性氧:手机和各种电子器具的微波,精神疲惫,熬夜,精制油的过度摄取,体检的X光、CT等射线的照射,以及农药、防腐保存等食品添加物,洗洁净,抗癌剂等化学药物都会产生活性氧。这样一来,原本与整个大自然的运行和因素非常和谐的人体、完全有能力应付呼吸产生的活性氧压力、懂得养生就能基本上获得健康长寿的完美的人体机能,就会被各种现代生活方式带来的数不清的压力的叠加,而提前消耗老化,或者渐渐癌变。再精美玄妙的人体,超过了原本的承受限度,过度疲劳,都会造成防线的崩溃。
摄取不易氧化的食用油
前几篇多次说过,今天日常料理使用的精制植物油,被日本叫做色拉油(沙拉油),色拉油之所以伤害人体与大脑,就是其制作方式带来的毒害。不仅溶剂有毒,而且将最容易氧化的各种不饱和脂肪酸进行严重氧化,多次高温提炼和除臭的过程,就在不断氧化这些日常食用油,因此产生了可怕的活性氧,由于其氧化力太过强大,又时时作用于大脑和人体细胞,面对这强大的攻势,人体疲惫不堪,还要跟其它电磁波,化学剂等各种氧化力量抗衡,我们的身体,怎能长期坚持抵抗呢?各种现代病的发生,也就不足为奇了。
所以,我们在日常生活中,一定要记住选用不易氧化的食用油。大量制造的精制食用油,如果无法避免,就选用米油、橄榄油和香油为好(基本上,这些油,也多是色拉油。除非写明传统机械压榨法制作)。油脂最怕光线和热,保存油一定要置于避光阴凉的地方,防止氧化,而且放的时间越长,氧化程度越重。所以油要及时使用。(阅读专题系列:读日本脑科博士山嶋哲盛《百年贤脑 · 健康法》)


.png)
沒有留言:
發佈留言